Inleiding
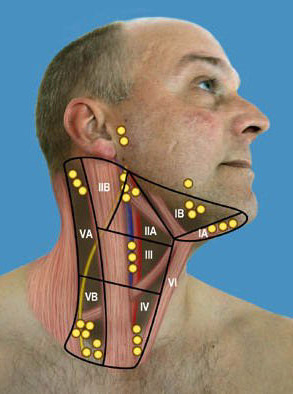
Kwaadaardige tumoren in het hoofd-halsgebied ontstaan meestal in het slijmvlies van de mond- of keelholte, maar ook huidkanker, schildklierkanker en speekselklierkanker komen voor. Als de tumor zich verspreidt, gebeurt dat meestal in eerste instantie via de lymfebanen. De halsklieren zijn dan als eerste aangedaan. Pas in een latere fase kan de ziekte zich gaan verspreiden via het bloed. In dat geval kunnen uitzaaiingen (metastasen) ontstaan in de longen en soms ook in andere organen, zoals de lever. De tekening geeft de lymfeklieren in de hals schematisch weer.
Uitzaaiingen
Uitzaaiingen in de hals zijn meestal goed behandelbaar en betekenen niet dat de tumor dan ook altijd in andere organen op afstand is verspreid (gemetastaseerd). Wel is de kans op genezing kleiner bij de aanwezigheid van deze halskliermetastasen. De kans op lymfekliermetastasen hang sterk af van de lokalisatie van de tumor, de grootte ervan en van allerlei biologische factoren van de tumor. De behandeling van de tumor is ook mede afhankelijk van de aanwezigheid van halskliermetastasen. Vandaar dat er vrijwel altijd uitgebreid onderzoek wordt gedaan naar de aanwezigheid en uitgebreidheid ervan. In een enkel geval is de halskliermetastase het eerste teken dat er iets mis is (klierzwelling). Er dient dan uitgebreid onderzoek te gebeuren naar de oorzaak hiervan (primaire tumor).
Onderzoek naar uitzaaiingen
Het onderzoek naar de aanwezigheid van halskliermetastasen begint op de poli waarbij de arts de klieren tracht te voelen (palperen). Klieren groter dan 1 cm worden zo meestal opgespoord. Indien nodig, kan een gepalpeerde klier aanvullend worden aangeprikt (gepuncteerd) om cellen op te zuigen voor microscopisch onderzoek (aspiratiecytologie). Omdat kleinere klieren niet gevoeld kunnen worden en toch soms een kleine metastase kunnen bevatten, wordt soms een CT scan of MRI scan verricht.
Meer betrouwbaar is een echo onderzoek (ultrasonografie) waarbij gevonden kliertjes gericht kunnen worden aangeprikt met een dunne naald voor cytologisch onderzoek. Deze prikken kunnen gevoelig zijn. In sommige gevallen is het nodig deze onderzoeken te herhalen na afloop van de behandeling om metastasen die niet ontdekt zijn (te klein) vroegtijdig op te sporen. Bij melanomen van de huid en mondholtetumoren wordt ook de schildwachtklier procedure vaak gebruikt (sentinel node biopsie). Hierbij wordt een radio-actie tracer rond de tumor gespoten en deze tracer gaat via de lymfebanen naar de halsklieren die het meeste risico lopen om als eerste aangedaan te zijn (metastasen te bevatten). Deze zogenaamde schildwachtklieren worden verwijderd tijdens de operatie en door de patholoog goed nagekeken. Dit is de meest betrouwbare techniek om halsklieruitzaaiingen vroegtijdig op te sporen.
Behandeling van uitzaaiingen
Ook wanneer er geen metastasen worden gevonden is het soms toch nodig de klieren in de hals uit voorzorg te verwijderen of te bestralen. Dit is het geval wanneer de tumor zo groot is dat de kans op verborgen (occulte) metastasen erg groot wordt ingeschat.
Wanneer lymfekliermetastasen aanwezig zijn, of de kans erg groot wordt geacht, moeten deze behandeld worden. Afhankelijk van de uitgebreidheid kan dit gebeuren middels een operatie (halsklierdissectie), bestraling (radiotherapie) eventueel in combinatie met chemotherapie, of een combinatie van chirurgie en radiotherapie. Het kan voorkomen dat halskliermetastasen van een plaveiselcelcarcinoom worden gevonden zonder dat een primaire tumor (de oorzaak) wordt gevonden. Ook dan wordt een halsklierdissectie uitgevoerd, aangevuld met radiotherapie.
Wat gebeurt er bij een halsklierdissectie?
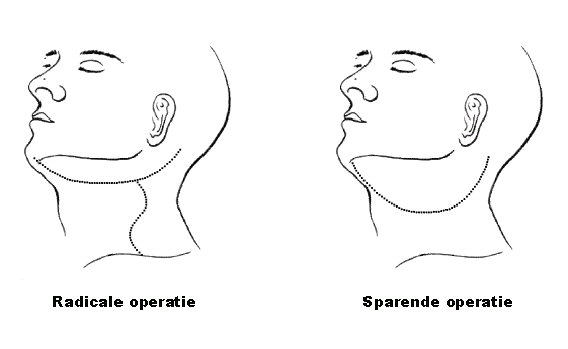
Bij een halsklierdissectie worden alle lymfeklieren, of een deel hiervan, met het omliggende vetweefsel uit de hals weggehaald. Vaak moeten bij een halsklierdissectie tevens een aantal bloedvaten en zenuwen, alsmede één halsspier worden weggehaald (radicale operatie). Bij een operatie uit voorzorg worden alle voor een goede functie belangrijke structuren gespaard (sparende operatie).
Om de lymfeklieren te kunnen weghalen, wordt de huid van de hals opengesneden. Zie onderstaande figuren met voorbeelden van mogelijke huidsneden (snijlijnen zijn gestippeld weergegeven), die dus tevens de plaats van de latere littekens weergeven.
De opname
De opnameduur is ongeveer 5 tot 10 dagen. De patiënt wordt meestal een dag voor de operatie opgenomen op de 5e etage, de verpleegafdeling. Vóór de opname is er uitgebreid de mogelijkheid informatie in te winnen op het verpleegkundige spreekuur en bij de behandelende specialist. Ook zal een afspraak bij de anesthesist gemaakt worden (POS spreekuur).
De dag voor de operatie heeft de patiënt contact met de verpleegkundige, de arts-assistent, hoofd-halschirurg, fysiotherapeut en de anesthesist (de arts die de narcose verzorgt). Contacten met de oncologieverpleegkundige hebben meestal al in een eerdere fase plaatsgehad. Het is verstandig als de patiënt zijn/haar partner of een bekende bij de gesprekken aanwezig laat zijn, want twee weten (later) meer dan één.
Door de verpleegkundige wordt het eventueel aanwezige haar van kin, hals en borst, voor zover dit in het operatiegebied zit, weggeschoren.
De operatie (halsklierdissectie) Zie Video
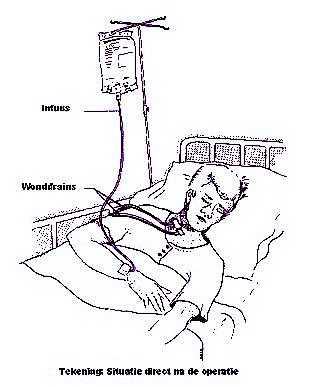
De operatie duurt 2 tot 3 uur en wordt uitgevoerd onder algehele narcose. Er bestaan verschillende types halsklierdissectie, waarbij in meerdere of mindere mate klieren worden verwijderd en andere structuren kunnen worden gespaard. Het litteken kunt u op de figuur hierboven zien. Aan het einde van de operatie worden één of meerdere wonddrains ingebracht. Een wonddrain is een slangetje om het wondvocht af te voeren naar een fles. Wanneer de operatie langer duurt (bijvoorbeeld wanneer naast de halsklieren andere delen mee worden verwijderd), wordt tijdens de narcose tijdelijk een urineslangetje (katheter) ingebracht om een overvolle blaas tijdens de operatie te voorkomen. De patiënt en zijn/haar familie hoeven zich geen zorgen maken bij het zien van alle slangetjes aan het lichaam (zie de tekening). Het maakt allemaal deel uit van een routineprocedure om de patiënt te helpen zo snel mogelijk te herstellen van de operatie.
Na de operatie
Na de operatie verblijft de patiënt enige tijd op de uitslaapkamer. Wanneer er bij de patiënt zowel links als rechts een halsklierdissectie wordt gedaan, kan het zijn dat het hoofd na de operatie door stuwing tijdelijk erg gezwollen raakt. Dit kan problemen geven met de ademhaling. In die gevallen wordt er soms uit veiligheidsoverwegingen een tijdelijke opening naar de luchtpijp gemaakt (een tracheotomie).
De wonddrains zijn bedoeld om vocht uit de wond weg te zuigen én om de huid weer op de onderlaag te laten verkleven. Voor de wondgenezing zijn deze drains dus zeer belangrijk. De drains mogen verwijderd worden als er bijna geen wondvocht meer uit de wond komt (< 10 cc per 24 uur). Meestal worden omstreeks de 10e dag na de operatie de hechtingen verwijderd. Doorgaans kan de patiënt na ongeveer één week tot 10 dagen naar huis. Over het algemeen valt de pijn na de operatie erg mee. Zo nodig worden pijnstillers gegeven.
Mogelijke gevolgen van de operatie
Zenuwen
Veelal worden gevoelszenuwen van de huid van de hals, schouder en het oorlelletje aan de kant van de operatie doorgesneden waardoor een gevoelloosheid van de huid ontstaat. In de weken tot maanden na de operatie zal de patiënt merken dat hij/zij went aan deze gevoelloosheid van de huid. Ook kan door ingroei van nieuwe zenuwuiteinden het gebied dat gevoelloos is, kleiner worden. Ook bemerken sommige patiënten een verandering van het gevoel (doof of hypergevoelig). Hierbij kunnen ter plaatse van de zenuwuiteinden zeer gevoelige plekken ontstaan.
Zwelling
Een ander gevolg van wegnemen van lymfeklieren en lymfebanen is dat het lymfevocht van de wang en kin een andere weg naar beneden moet vinden, waardoor na de operatie een zwelling van deze gebieden kan ontstaan. Meestal verdwijnt deze zwelling in de loop van enkele maanden geleidelijk. Een halfzittende slaaphouding kan dit proces versnellen. Zo nodig kan lymfedrainage therapie worden ingesteld.
Krachtverlies
Indien de plaats van de aangedane lymfeklieren dit vereist, worden eventueel de zenuwen naar de monnikskapspier van de schouder of naar de spier van de mondhoek doorgesneden; dit heeft tot gevolg dat de schouder licht naar beneden gaat hangen of de mondhoek bij bewegen iets scheef gaat. Deze verschijnselen kunnen naar gelang de uitgebreidheid van de operatie in meerdere of mindere mate aanwezig zijn, en kunnen leiden tot verminderde kracht van de schouder en problemen bij lichamelijke arbeid. Ook kan een hangende schouder met pijnklachten ontstaan.
Ook kan na de operatie de nek stijf aanvoelen. Als de patiënt ten gevolge van de operatie problemen krijgt met de nek en/of schouderbewegingen kunnen oefeningen van de fysiotherapeut helpen (zie Nederlandse Fysiotherapie Halsklierdissectie Studiegroep).
Mogelijke complicaties
Tijdens de ingreep kunnen zenuwen en bloedvaten in de hals beschadigd worden. De kans hierop is over het algemeen gering, doch hangt voor een groot deel af van de uitgebreidheid van de tumor.
Zenuwen
Belangrijke zenuwen zijn de zenuw van de schouder (heffen van de arm). Wanneer deze zenuw niet meer functioneert kan de schouder gaan hangen en minder krachtig worden. Andere zenuwen zijn de zenuwen van de tong (beweging, articulatie, smaak en gevoel), de stembanden (heesheid, slikproblemen), het middenrif, het aangezicht, de grensstreng (ooglid en pupil) en enkele andere. Uw arts kan met u de specifieke risico’s bespreken.
Bloedvaten
Beschadiging van vaten komt niet frequent voor en kan over het algemeen verholpen worden. Wanneer de tumor in de halsslagader groeit, kan de operatie echter wel risico’s in de zin van een herseninfarct inhouden.
Zoals na iedere operatie is er een kans op wondinfectie, abces en nabloeding. Over het algemeen kunnen deze complicaties goed verholpen worden, waarbij soms een heringreep nodig is.
Lymfevaten
In de hals loopt een groot lymfevat (ductus thoracicus). Wanneer dit vat na de operatie lymfevocht lekt (chylus), is de drainproductie erg hoog en kan een dieet of speciale voeding, of in zeldzame gevallen een heringreep, noodzakelijk zijn. Vaak is de opname dan verlengd.
Ontslag uit het ziekenhuis
Na 3 dagen dagen is ontslag meestal mogelijk. Dit tijdstip hangt af van de wondgenezing en drainproductie. Meestal kunt u met drain naar huis indien de productie nog te fors is (meer dan 20 cc). In het algemeen is rond de 7-10e dag ook de uitslag van het weefselonderzoek bekend. Bij dit weefselonderzoek wordt het bij de operatie weggehaalde weefsel onder de microscoop bekeken. Zo wordt vastgesteld of de tumor in zijn geheel is weggenomen en/of hoeveel uitzaaiingen er waren. Aan de hand hiervan zal het verdere beleid met de patiënt besproken worden. Afhankelijk van dit weefselonderzoek wordt frequent aanvullende bestraling geadviseerd. De huisarts wordt volledig op de hoogte gebracht over de operatie en het ontslag uit het ziekenhuis. Thuis is deze dan ook zeker een aanspreekpunt bij eventuele vragen en problemen.
In sommige gevallen volgt na ontslag uit het ziekenhuis nog een periode van poliklinische bestralingen. Indien nodig wordt wijkverpleging of thuiszorg ingeschakeld.
Thuis uit het ziekenhuis
Na verloop van tijd zal de patiënt merken dat hij/zij de meeste activiteiten weer kan oppakken. Afhankelijk van welke ingrepen naast de halsklierdissectie bij de patiënt zijn verricht, zal hij/zij zich op bepaalde punten in acht moeten nemen. Vaak dringt het pas na de operatie goed tot de patiënt door wat hij/zij heeft doorgemaakt en zullen er onzekerheid en wellicht angstgevoelens bestaan over hoe het in de toekomst zal gaan.
Werk
Het opnieuw gaan werken kan soms een probleem zijn doordat de werksituatie is veranderd of zelfs doordat overplaatsing noodzakelijk is. Het kan helpen als de patiënt probeert voor ogen te houden wat hij/zij nog wel kan en hetgeen wegvalt als gevolg van de ziekte op een andere manier tracht in te vullen.
Communicatie
Communiceren over dit soort zorgen en problemen is vaak moeilijk. Maar als men de problemen steeds uit de weg gaat, blijft de druk op patiënt en op zijn omgeving bestaan. Wel erover communiceren met partner, familieleden, vrienden en kennissen maar ook praten met de specialist en de huisarts kan een opluchting betekenen. Ook het uitwisselen van ervaringen met een medepatiënt (lotgenoot) kan een enorme steun zijn.
Controle
In het algemeen is kanker in het hoofd-halsgebied goed te genezen. Er blijft echter altijd een kans aanwezig dat de ziekte terugkomt. Daarom worden na de behandeling gedurende minimaal 5 jaren poliklinische controles uitgevoerd. De eerste jaren om de 1 à 4 maanden, later minder frequent. Bij onverklaarde pijnklachten, hoesten, zwellingen of bloedverlies dient u contact op te nemen met uw arts.